引言:从控制到治愈的转变
糖尿病患者每日依赖胰岛素,传统治疗无法修复受损的胰岛细胞。2026年初,一项突破性研究带来希望:科研团队开发的“再生胰岛”技术,成功让Ⅰ型糖尿病患者重建胰岛功能,最长一例停用胰岛素超过26个月。
这标志着糖尿病治疗正从“终生控制”迈向“潜在治愈”。
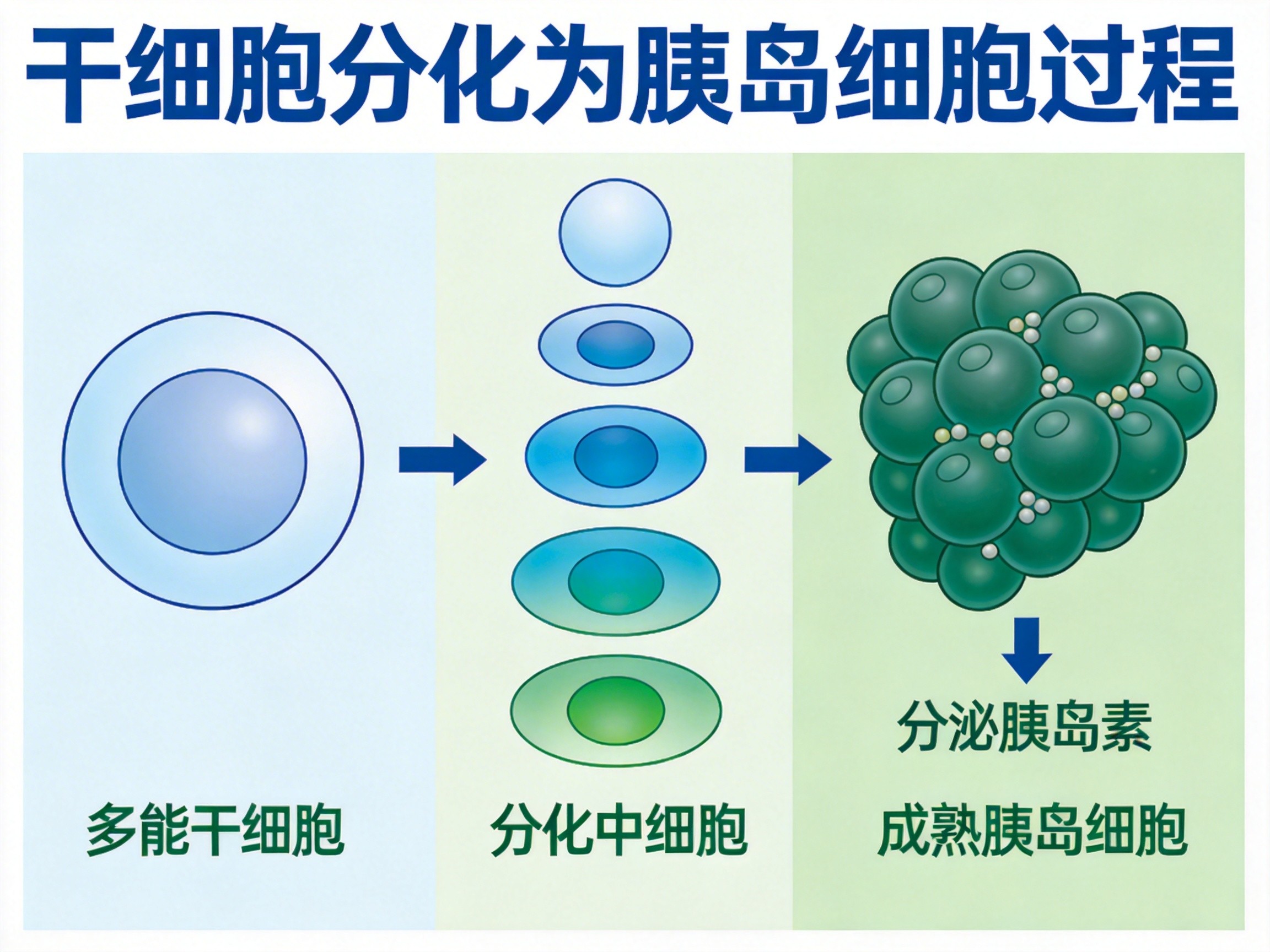
科学原理:干细胞变身胰岛的奥秘
三大创新点
- 来源安全:利用患者自身干细胞,避免免疫排斥
- 流程高效:分化过程从40天缩短至14天,两步完成
- 风险可控:精准调控分化路径,消除成瘤风险
核心功能
再生胰岛具备天然胰岛的关键能力:感知血糖变化、精确分泌胰岛素、自我调节避免低血糖。
与传统疗法的区别
不同于每日注射胰岛素的外源性补充,再生胰岛移植重建了身体自主调控血糖的能力;相比器官移植,它无需终身免疫抑制,且来源充足。
临床成果:三例患者的成功治疗
研究团队治疗了三例Ⅰ型糖尿病患者,取得显著成效:
- 所有患者胰岛素用量大幅减少,两例完全停用
- 最长一例术后26个月血糖稳定,正常生活
- 糖化血红蛋白均降至理想范围(<6.5%)
- 无严重不良反应,再生胰岛长期存活
这些成果首次证明,通过干细胞技术重建胰岛功能是可行的。
患者须知:适合人群与治疗流程
哪些人可能受益?
- Ⅰ型糖尿病患者(尤其是新发病例)
- 晚期Ⅱ型糖尿病患者(胰岛功能严重衰竭)
- 其他类型:胰腺切除术后糖尿病等
治疗基本步骤
- 评估筛查:检查胰岛功能、并发症
- 细胞制备:采集细胞,实验室培养14天生成再生胰岛
- 微创移植:介入方法注入肝门静脉
- 术后管理:短期随访监测
重要提醒
- 目前仍处临床试验阶段,需在正规医疗中心进行
- 治疗前需控制好并发症
- 建立合理期望,理解风险与收益
未来展望:普及时间与影响
审批进展
已获中美监管机构批准,正在开展临床试验,关键试验预计2028-2030年完成。
可及性与成本
- 初期费用:预计20-40万元
- 医保覆盖:若纳入医保目录,患者负担将减轻
- 普及时间:2030年代有望逐步推广
对基层医疗的意义
- 转诊筛查:基层医生需掌握识别适合患者的指征
- 术后管理:社区医院可承担监测随访
- 患者教育:帮助患者科学认识新技术
结语:希望与理性并重
干细胞“再生胰岛”带来了治愈糖尿病的新希望,但并非“万能神药”。患者应保持理性,在期待新疗法的同时坚持规范治疗;基层医生需更新知识,做好转诊与教育。
糖尿病管理的未来正变得更加光明,科学进步让我们离“治愈”梦想又近了一步。